健診で胃の検査を受けるとき、多くの方が「胃カメラとバリウム、どちらにしよう」と悩まれます。
どちらも国が推奨する検査ですが、検査精度や苦痛の程度、費用には大きな違いがあります。消化器内科専門医として、これまで数千件の内視鏡検査を行ってきた経験から、それぞれの特徴を詳しく解説します。
この記事では、胃カメラとバリウム検査を10項目で徹底比較し、あなたに最適な検査選びをサポートします。
胃カメラとバリウム検査の基本的な違い
まず、それぞれの検査がどのように行われるのかを理解しましょう。
胃カメラ(胃内視鏡検査)とは
胃カメラは、先端にCCDカメラが内蔵されたスコープを口または鼻から挿入し、食道・胃・十二指腸の内部を直接観察する検査です。
粘膜表面の色調やわずかな凹凸、模様の違いまで詳細に確認できます。
気になる病変があれば、その場で組織を採取して病理診断を行い、がんかどうかの確定診断が可能です。
バリウム検査(胃部X線検査)とは
バリウム検査は、造影剤のバリウムと発泡剤を飲み、レントゲンで胃の形や粘膜の凹凸を観察する検査です。
バリウムが胃の中に入ると、盛り上がった病変ではバリウムがはじけて写り、凹んでいる病変ではバリウムが溜まることで病変を検出します。
検査台の上で体位を変えながら、さまざまな角度から撮影を行います。
どちらも国が推奨する胃がん検診
厚生労働省の「がん予防重点教育及び検診実施のための指針」では、胃透視検査(バリウム)と胃内視鏡検査(胃カメラ)のいずれかを胃がん検診として推奨しています。
令和4年度の胃がん検診では、約1,000人に1人の割合で胃がんが発見されており、どちらの検査も一定の効果が認められています。
出典日本消化器内視鏡学会「胃がん検診を受けようと思っていますが、バリウムと胃カメラ、どちらの方がよいですか?」(厚生労働省「令和5年度地域保健・健康増進事業報告」より)
検査精度の違い〜早期がんの発見率
最も重要な違いは、検査精度です。
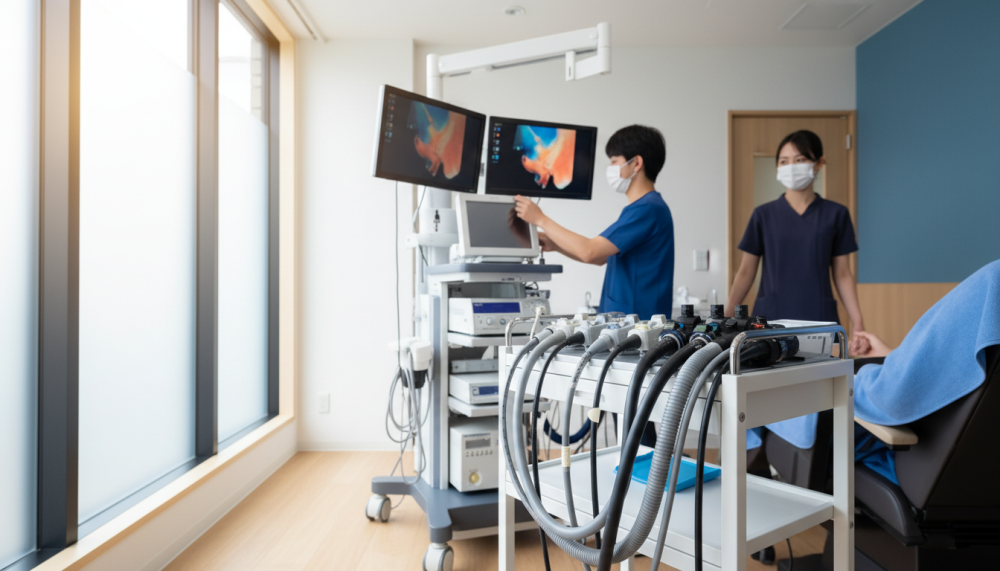
胃カメラの高い診断能力
胃カメラは粘膜を直接観察できるため、色の変化やわずかな隆起・凹みを正確に捉えられます。
特に早期の胃がんは、わずかな隆起や凹み、周囲の粘膜との色の違いとしてしか認識できないことが多く、内視鏡の方が断然優れています。
さらに、NBI(narrow band imaging)やFICE(flexible spectral imaging color enhancement)といった画像強調内視鏡や拡大内視鏡を使用することで、早期がんの発見率がさらに向上します。
バリウム検査の限界
バリウム検査は白黒の影絵を見ているにすぎず、凸凹のない平坦な病変や色の違いは認識できません。
また、胃液が多い方ではバリウムの胃粘膜への付着が邪魔されて、病変を検出しづらくなります。
食道についても、バリウムがさっと流れてしまうため、小さな病変や平坦な病変の指摘は困難です。
精密検査の二度手間問題
バリウム検査で異常が見つかった場合、最終的には胃カメラによる精密検査が必要になります。
日本対がん協会の2010年のデータでは、バリウム検査受診者の8.5%が要精密検査と判定され、そのうち実際に精密検査を受けた方の約2%でがんが発見されました。
つまり、15万人以上の方が2つの検査を受けるという二度手間をかけている計算になります。
最初から胃カメラを受ければ、この二度手間を避けられます。
出典日本消化器内視鏡学会「胃がん検診を受けようと思っていますが、バリウムと胃カメラ、どちらの方がよいですか?」(日本対がん協会2010年データより)
検査の苦痛と楽さの比較
検査の苦痛は、多くの方が気にされるポイントです。
胃カメラの苦痛軽減策
多くの方が胃カメラの方が苦しいと感じていますが、最近は苦痛を軽減する方法が充実しています。
鎮静剤(静脈麻酔)の使用により、眠っている間、またはぼんやりした状態で楽に検査を受けられる施設が増えています。
また、経鼻内視鏡(鼻から挿入する細い内視鏡)は、喉の反射が強い方でも比較的楽に受けられます。
検査に不安を感じられる方は、事前に鎮静剤の使用や経鼻内視鏡が可能かどうかを確認されることをお勧めします。
バリウム検査の身体的負担
バリウム検査は、狭いレントゲン台の上でゴロゴロと寝返りを打つ必要があります。
ご高齢の方や腰痛のある方には、この体位変換が痛みを伴う場合もあります。
また、バリウムの味や飲みにくさ、検査後の便秘や排泄の問題も考慮すべき点です。
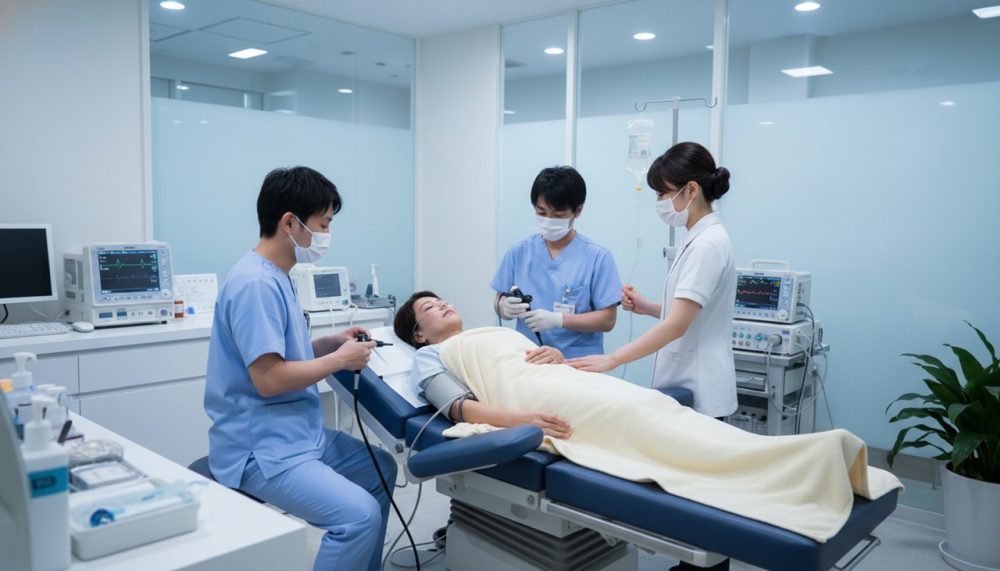
検査後の制限
胃カメラでは、咽頭麻酔の効果がなくなるまで約30分間は飲食ができません。
一方、バリウム検査では検査直後から食事が可能ですが、バリウムの排泄を促すために大量の水分摂取と下剤の服用が必要です。
便秘の方は、バリウムの排泄に時間がかかり、腹痛や肛門痛、下血を起こすこともあるため、胃カメラをお勧めします。
費用の違いと保険適用
検査費用も重要な選択基準です。
バリウム検査の費用
バリウム検査は、レントゲン機器で検査するため、費用を抑えられます。
自治体の胃がん検診では、バリウム検査の自己負担額は比較的低めに設定されています。
胃カメラの費用
胃カメラの費用相場は、鎮静剤なし・10割負担で12,000円程度です。
鎮静剤の使用や生検(組織採取)を行う場合は、追加費用がかかります。
2016年以降、自治体によっては胃がん検診で胃カメラを選択できるようになり、費用負担も軽減されています。
保険適用のケース
胃痛、胸やけ、おなかの張りなど何らかの症状がある方は、医師の診察で胃カメラが必要と判断されれば、保険を適用して検査を受けられます。
症状がある方は、まず内科または消化器科の外来を受診しましょう。
検査時間と所要時間の比較
検査にかかる時間も気になるポイントです。
胃カメラの所要時間
胃カメラの検査自体は5〜10分程度で終わります。
前処置の咽頭麻酔や検査後の休息時間を含めても、30分〜1時間程度です。
鎮静剤を使用した場合は、検査後の回復時間として30分〜1時間程度の休息が必要です。
バリウム検査の所要時間
バリウム検査は、撮影自体は10〜15分程度ですが、前処置や体位変換の時間を含めると、30分程度かかります。
検査後はバリウムの排泄を促すために、水分摂取と下剤の服用が必要で、排泄には数時間から1日程度かかることもあります。
放射線被曝とリスクの違い
安全性の面でも違いがあります。
バリウム検査の放射線被曝
バリウム検査では、少量ではあるものの放射線被曝があります。
被曝量自体は大きくありませんが、被曝がないに越したことはありません。
胃カメラのリスク
胃カメラには放射線被曝はありませんが、稀に以下のようなリスクがあります。
- 咽頭麻酔薬によるショック
- 生検(組織採取)による出血
- 内視鏡による粘膜の損傷や穿孔
- 経鼻内視鏡では鼻出血
ただし、これらの合併症は非常に稀であり、経験豊富な専門医が行えばリスクは最小限に抑えられます。
バリウム検査のリスク
バリウム検査でも、稀に以下のようなリスクがあります。
- バリウムの誤嚥による肺炎
- バリウムが排便されない場合の腸閉塞
- バリウムアレルギー
特に便秘の方や高齢の方は、バリウムの排泄に注意が必要です。
どんな人にどちらの検査が向いているか
それぞれの検査が向いている方を整理します。
胃カメラがお勧めの方
- 徹底的に胃を調べたい方
- 家系に胃がんになった人がいる方
- おなかに違和感があり、まだ調べたことがない方
- 最近、食欲がない方
- ピロリ菌がいると言われたことがある方(または除菌歴がある方)
- 便秘の方
- 40代後半以上の方
バリウム検査でも良い方
- 検査費用をできるだけ抑えたい方
- これまで胃の病気をしたことがない方
- みぞおちあたりが痛くなることがない方
- 40歳未満の方
胃ABC検診という選択肢
「胃検査はしたいけど、バリウムも内視鏡もちょっと・・」という方には、血液検査で胃がんリスクを調べる「胃ABC検診」という選択肢もあります。
ピロリ菌の抗体価検査と胃粘膜萎縮マーカーのペプシノゲン検査を組み合わせて、胃がんリスクをA・B・Cの3群に分類します。
ただし、これはあくまでリスク判定であり、胃がんそのものを見つける検査ではありません。
リスクが高いと判定された場合は、胃カメラによる精密検査が必要です。
メリット・デメリットの総まとめ
ここまでの内容を表で整理します。
胃カメラのメリット・デメリット
メリット
- 咽頭、食道、胃、十二指腸の観察が可能
- 粘膜表面の色調や凹凸などの変化を詳細に観察できる
- 必要に応じて生検(組織検査)を行い、がんなどの確定診断ができる
- バリウムではわからない逆流性食道炎の有無が判断できる
- 放射線被曝がない
- 早期がんの発見率が高い
デメリット
- 咽頭反射(オエッとなる感じ)がある
- 検査中の腹部膨満感
- 咽頭麻酔の効果がなくなるまで飲食ができない(約30分)
- 稀に穿孔、出血などの偶発症
- 費用がバリウムより高い
バリウム検査のメリット・デメリット
メリット
- 胃全体の形がわかる
- 胃下垂や胃の伸びやすさがわかる
- 食道や胃の動き、食べ物の通る様子がわかる
- 検査直後から食事ができる
- 費用が比較的安い
デメリット
- 放射線被曝がある
- 異常があった場合は改めて内視鏡検査を受ける必要がある
- 食道や食道胃接合部などの観察しにくい場所では、病変がわかりにくい
- 平坦な病変の検出が苦手
- 胃液が多い方では検査精度にムラがある
- バリウムの排泄に時間がかかる
- 稀に誤嚥、排便遅延、穿孔、バリウムアレルギーなどの偶発症
専門医としての推奨
消化器内科専門医として、私は以下のように考えています。
早期発見には胃カメラが最適
早期胃がんの発見率は、胃カメラに軍配が上がります。
胃カメラによる検診受診者は未受診者に比べて胃がん死亡率が47%減少したという報告もあります。
40代後半を過ぎたら、定期的に胃カメラを受けることをお勧めします。
技術の進歩で苦痛は軽減
鎮静剤の使用や経鼻内視鏡の普及により、胃カメラの苦痛は大幅に軽減されています。
「こんな辛い検査は二度と受けたくない」と思われる方もいらっしゃいますが、一方で「全く平気だった」という方も多くいらっしゃいます。
検査に不安がある方は、鎮静剤の使用や経鼻内視鏡が可能な施設を選ぶことで、楽に検査を受けられます。
症状がある方は迷わず胃カメラを
胃痛、胸やけ、おなかの張り、食欲不振などの症状がある方は、バリウムではなく胃カメラを受けましょう。
症状がある場合は保険適用で検査を受けられますので、まず消化器内科を受診してください。
まとめ
胃カメラとバリウム検査には、それぞれメリット・デメリットがあります。
検査精度、早期がんの発見率、確定診断の可能性を重視するなら、胃カメラが最適です。
費用を抑えたい方や、これまで胃の病気をしたことがない若い方は、バリウム検査でも良いでしょう。
ただし、40代後半以降の方、家族歴がある方、症状がある方は、胃カメラを強くお勧めします。
鎮静剤や経鼻内視鏡を使えば、苦痛を最小限に抑えて検査を受けられます。
あなたの年齢、症状、家族歴、予算などを総合的に考えて、最適な検査を選びましょう。
検査に不安がある方は、お気軽に消化器内科専門医にご相談ください。
石川消化器内科内視鏡クリニックでは、楽に受けられる胃カメラ検査を実施しています
鎮静剤や経鼻内視鏡にも対応しており、初めての方でも安心して検査を受けていただけます。
症状が気になる方、検査を検討されている方は、お気軽にご相談ください。
公式サイト:https://www.sanreikai.com/

関連リンク
著者情報
石川消化器内科・内視鏡クリニック
院長 石川 嶺 (いしかわ れい)
経歴
平成24年 近畿大学医学部医学科卒業
平成24年 和歌山県立医科大学臨床研修センター
平成26年 名古屋セントラル病院(旧JR東海病院)消化器内科
平成29年 近畿大学病院 消化器内科医局
令和4年11月2日 石川消化器内科内視鏡クリニック開院